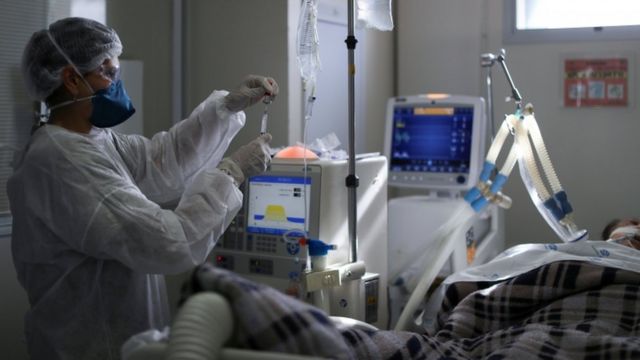
Para um paciente grave de covid-19, com pulmão que perdeu a capacidade de oxigenar o sangue, a intubação pode aliviar as dores e ser a única esperança de sobrevivência.
Mas, no Brasil, o percentual alto de mortes entre os infectados que precisam de ventilação mecânica assusta: a média foi de cerca de 80% de fevereiro a dezembro de 2020, segundo dados de uma pesquisa inédita obtidos com exclusividade pela BBC News Brasil.
Ou seja, 8 em cada 10 pacientes intubados ao longo do primeiro ano de pandemia morreram. A mortalidade se manteve igual no primeiro e segundo semestre, o que mostra que o Brasil não soube aplicar de maneira eficaz as lições aprendidas sobre tratamento de pacientes com covid-19.
A título de comparação, a média mundial é de cerca de 50% de mortalidade. E, segundo os pesquisadores envolvidos nesse estudo, dados preliminares de 2021 mostram que a taxa de mortalidade brasileira deve piorar.
“Os dados de morte por intubação em 2021 não estão consolidados, mas as informações disponíveis sobre morte hospitalar apontam para um aumento significativo da mortalidade”, disse à BBC News Brasil o pesquisador da Fiocruz Fernando Bozza, chefe do Laboratório de Pesquisa Clínica em Medicina Intensiva do Instituto Evandro Chagas.
Uma primeira pesquisa dele sobre mortalidade de pacientes de covid-19, publicada na revista médica The Lancet Respiratory Medicine, revelou que quase 80% dos doentes intubados no Brasil entre 16 de fevereiro e 15 de agosto de 2020 morreram. Para esse levantamento foram analisados dados de 254 mil internações.
Bozza terminou de compilar os números do segundo semestre de 2020 e eles revelam que a taxa de mortalidade se manteve próxima a 80%. Ou seja, os números mostram que após a primeira onda de covid-19 no Brasil, o país não foi capaz de se organizar e adotar parâmetros nacionais de tratamento a ponto de reduzir a mortalidade de pacientes graves mesmo.
Para chegar ao percentual, foram analisadas 163,2 mil internações de pacientes com covid-19 entre 15 de agosto e 31 de dezembro do ano passado. Os dados foram obtidos pelo sistema SIVEP-Gripe, do Ministério da Saúde, que determina que todos os hospitais comuniquem internações por síndrome respiratória.
O estudo revela que 78,8% dos pacientes que precisaram de ventilação mecânica invasiva morreram ao longo do segundo semestre de 2020 no Brasil.
Entre as principais causas estão a falta de um protocolo nacional que unifique as técnicas utilizadas e o uso de pessoal sem treinamento e experiência adequados.
“A taxa permaneceu alta ao longo do ano. Perdeu-se tempo discutindo tratamento precoce sem qualquer evidência científica e não se investiu em disseminar informação sobre tratamentos eficazes para pacientes graves, como uso de esteroides, técnicas de identificação de insuficiência respiratória, uso da posição prona e outros”, avalia Bozza.
Morre-se mais no Norte e Nordeste
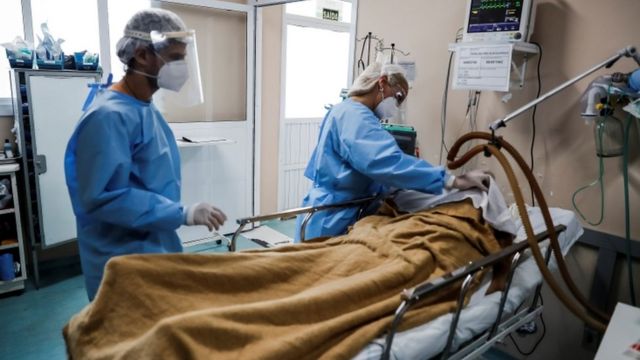
Os dados obtidos pela BBC Brasil com os pesquisadores mostram grandes diferenças na taxa de mortes por região. No Norte, a mortalidade de pacientes intubados sobe para 86,7% e, no Nordeste, para 83,7%. No Centro-Oeste, o percentual também é acima da média (83,6%). Já no Sul e Sudeste, a taxa fica em 76,8%.
Segundo o pesquisador da Faculdade de Medicina da Universidade de São Paulo (USP) Otavio Ranzani, que também é um dos autores do estudo, o percentual brasileiro é maior que a média mundial, de cerca de 50%, conforme estudo que analisou dados de 69 países, publicado noAmerican Journal of Respiratory and Critical Care Medicine.
A média de mortalidade de pacientes com covid intubados na Ásia é de 47%, na Europa, é de 36% e, na América do Norte, é de 46%, completa o Ranzani, que também é pesquisador da Institute for Global Health, em Barcelona. “A taxa de mortalidade brasileira para uso de ventilação mecânica (invasiva) é semelhante à do México, de 80,9%”, acrescenta.
Agora, no pior momento da pandemia no Brasil, médicos de UTIs ouvidos pela BBC News Brasil também alertam para o provável aumento da taxa de mortalidade entre pacientes intubados em todas as regiões do país.
Isso porque, a superlotação de hospitais de Norte a Sul está levando à demora na intubação de pacientes graves, agravando o quadro deles. E profissionais de saúde sem experiência em ventilação mecânica estão sendo alocados para UTIs improvisadas. Além disso, médicos e associações farmacêuticas alertam que o estoque de medicamentos necessários para intubação está perto de acabar.
“O problema é você ter um paciente muito grave, com comprometimento de vários órgãos, e você tratar ele numa situação de sobrecarga, de improviso, com equipes mal treinadas e isso contribui com números ainda mais preocupantes”, disse à BBC News Brasil o médico intensivista Ederlon Rezende, que coordena a UTI do Hospital do Servidor Público do Estado de São Paulo.
Mas por que a mortalidade de pacientes que precisaram de ventilação invasiva se manteve alta durante todo o primeiro ano de pandemia?
Falta de protocolo nacional do Ministério da Saúde
Ao longo de 2020, muito se aprendeu sobre as melhores técnicas no tratamento de pacientes graves com a covid-19, destacou à BBC News Brasil Carlos Carvalho, diretor da Divisão de Pneumologia do InCor (Instituto do Coração do Hospital das Clínicas da FMUSP), em São Paulo.
Mas, até agora, não foi divulgado pelo Ministério da Saúde um protocolo de atuação para intubação de infectados, enquanto tempo e recursos foram gastos com a defesa de medicamentos sem eficácia no tratamento de covid, como cloroquina e ivermectina.
A pneumologista Carmen Valente Barbas, que atende no Hospital das Clínicas e no Albert Einstein, em São Paulo, destaca que seguir alguns critérios, como o momento adequado para a intubação e o volume de ar utilizado, pode definir a chance de sobrevivência do paciente.
Sem uma orientação nacional que reúna as melhores experiências internacionais e nacionais, cada Estado e hospital segue um critério. E aí surgem discrepâncias nas taxas de mortalidade entre hospitais de uma mesma cidade e entre regiões do país.

“A ventilação de paciente com covid não é fácil, é um pulmão fragilizado. Você precisa ser muito delicado com a máquina, porque ela pode causar barotrauma, que é um trauma associado à pressão do ar injetado nos pulmões”, explicou Carmen Barbas à BBC News Brasil.
“O volume de oxigênio que entra no corpo deve ser de 6ml por quilo de peso predito ou menos. Peso predito é baseado na altura. Mas tem muito lugar que calcula pelo peso real e isso pode prejudicar o pulmão do paciente”, diz a médica, que é professora da Universidade de São Paulo e referência internacional em ventilação mecânica.
Em São Paulo, os profissionais de saúde estabeleceram um conjunto de procedimentos a serem observados para pacientes graves, que foram publicados no site da Secretaria de Saúde.
“Também lançamos um aplicativo com orientações sobre como proceder com a ventilação mecânica”, conta Carlos Carvalho, diretor da Divisão de Pneumologia do InCor do Hospital das Clinicas. Mas hospitais de áreas mais pobres do país sofrem com falta de recursos, informação e profissionais.
No Nordeste, 77% dos pacientes não idosos (com menos de 60 anos) intubados morreram no primeiro semestre de 2020, enquanto, no Sul, a taxa foi de 55%.
“Sem dúvida nenhuma, se tivesse um protocolo mais uniforme no país, talvez isso repercutisse de maneira positiva na taxa de mortalidade. Desenvolver um protocolo de comum acordo com os especialistas e customizado de alguma maneira para as respectivas áreas, além de investir na capacitação dos profissionais que vão aplicar esse protocolo, seria fundamental”, diz o diretor do InCor.
Em que momento intubar?
Outra questão chave para a sobrevivência de pacientes, segundo os especialistas ouvidos pela BBC News Brasil, é o momento de intubar.
Carlos Carvalho lembra que, no início da pandemia, a recomendação vinda da China era intubar o quanto antes, quando o paciente começasse a apresentar queda acentuada de saturação de oxigênio.
“A orientação na China era intubar logo porque esses pacientes evoluíam para uma situação grave muito rapidamente”, diz. Quando a doença chegou à Europa, muitos hospitais não tinham equipamentos de ventilação mecânica suficiente.

Enquanto os governos se organizavam para comprar, os profissionais de saúde usavam máscaras e cateteres de oxigênio, a chamada ventilação não-invasiva, para tentar manter os pacientes vivos.
A estratégia serviu para mostrar que não era necessário intubar muito precocemente e que vários pacientes se recuperavam sem precisar de ventilação mecânica invasiva. Mas adiar demais a intubação também trouxe problemas.
“Saiu-se de um extremo de intubar todo mundo a um extremo de adiar ao máximo a intubação. Aí começou a haver outro problema. Quando você adia demais, o paciente, por respirar com dificuldade, por forçar muito, ele machuca o próprio pulmão”, explica o diretor de Pneumologia do Hospital das Clínicas.
“Então, alguns pacientes quando eram intubados já estavam com pulmão muito inflamado, muito machucado pelo próprio esforço de respirar.”
Segundo o ex-presidente da Associação de Medicina Intensiva Brasileira Ederlon Rezende, atualmente, a melhor prática prevê ventilação não invasiva para quem tiver síndrome respiratória leve e intubação para a grave. É em pacientes com gravidade moderada que a dificuldade de decisão é maior.
“Na moderada, tem que se encontrar o meio-termo. Vale começar com a não-invasiva e observar atentamente o paciente para verificar sinais de que ele não está tolerando bem. Se não responder bem, você deve rapidamente indicar a ventilação invasiva, porque é muito prejudicial para o doente postergar a intubação”.
Intubação prolongada gera risco de infecção
Uma vez intubado o paciente, o profissional de medicina intensiva precisa ter qualificação e treinamento para saber o momento mais adequado de retirar a ventilação mecânica. Mais uma vez, a decisão pode ser um fator de vida ou morte.
“Existem parâmetros de recuperação da lesão no pulmão que devem ser observados para a retirada do aparelho”, diz Rezende. Desintubar antes de o corpo ter criado anticorpos para combater o vírus e recuperado a capacidade pulmonar, pode ser arriscado. Por outro lado, quanto mais tempo o paciente permanecer intubado, maior o risco de pegar infecções bacterianas.
“Quando você coloca uma prótese na via aérea, para a ventilação, você está criando uma situação que facilita que as bactérias que estão no nosso intestino e que normalmente ficam lá, possam chegar à via aérea, e isso aumenta o risco das infecções”, diz o ex-presidente da Associação de Medicina Intensiva Brasileira.
“Estudos mostram que a chance de um paciente com covid desenvolver pneumonia associada à ventilação mecânica é duas vezes maior que em pacientes sem covid. E, quando os pacientes que têm covid desenvolvem esse quadro, o risco de evolução desfavorável é bem maior.”
E para aplicar todas as melhores práticas na intubação de pacientes com covid é, naturalmente, necessário ter profissionais treinados.
“As pessoas acham que basta colocar no ventilador e que ele vai fazer tudo. De maneira alguma. Manusear o equipamento requer treinamento, experiência, sensibilidade para perceber a resposta do paciente”, destaca Ederlon Rezende.
É aí que entra um outro fator que, segundo os médicos, tem levado ao número elevado de óbitos de pacientes intubados no Brasil: escassez de médicos e enfermeiros especializados em UTI.
Falta de treinamento e profissionais especializados
O supervisor da UTI do Hospital Emílio Ribas, Jaques Sztajnbok, aponta a qualificação falha e o treinamento insuficiente de parte dos médicos no Brasil como um dos principais fatores para a alta taxa de mortalidade de pacientes que precisam de intubação.
“Existe um aspecto que é a qualidade de formação profissional dos colegas que estão na linha de frente. O paciente covid é quase um compêndio de medicina intensiva, porque é uma doença gravíssima, de comprometimento multissistêmico, provocando trombose, insuficiência renal, inflamação pulmonar, insuficiência respiratória, riscos cardíacos…”, cita.
A capacitação dos profissionais e a gestão de recursos pode ajudar a explicar porque hospitais de referência, como Emílio Ribas, Albert Einstein e Hospital das Clínicas conseguem manter uma taxa de mortalidade que varia de 30% a 45%- bem abaixo da média brasileira.
“A nossa letalidade, na minha UTI, com médicos concursados, num centro de formação, estava em torno de 34% em pacientes com ventilação mecânica. E nós somos serviço público. A covid é uma doença para qual é preciso ter profissionais bem preparados”, completa o supervisor da UTI do Hospital Emílio Ribas.
Carlos Carvalho, do InCor do Hospital das Clinicas, defende que governo federal e Estados invistam no treinamento de equipes da linha de frente de combate à covid-19.
Ele tem promovido aulas virtuais para profissionais de São Paulo e sugere que os hospitais universitários – federais e estaduais – formem um consórcio para treinamentos em todo o país.
“A capacitação e educação dos profissionais de saúde é falho no sentido de aplicar um protocolo de conhecimento nacional e internacional. Hoje, depois de um ano, já temos mais informações sobre como atender um paciente com covid, mas falta qualificação”, diz.
“Você consegue duplicar leito, ventilador, mas você não tem enfermeiros e médicos capacitados para dirigir todos esses equipamentos ou extrair deles a melhor informação possível.”
Sem confinamentos, descontrole da infecção levou a improvisos
Outro aspecto que contribuiu para aumentar as mortes no Brasil, segundo médicos, foi a necessidade de improviso nos atendimentos, devido ao descontrole das infecções no Brasil. Com hospitais em colapso, em diferentes momentos da pandemia, foi preciso alocar profissionais de outras áreas da saúde para UTIs.
Sem treinamento adequado nem experiência em terapia intensiva, essas pessoas tiveram que lidar com maquinário complexo e decisões que definem se um paciente vai viver ou morrer.
Os números da pesquisa de Ranzani e Bozza evidenciam que um paciente intubado numa UTI tem muito mais chances de sobreviver que os atendidos com ventilação mecânica na enfermaria ou nos corredores.
No Nordeste, onde a taxa de mortalidade de intubados foi maior que a média nacional, 16% dos pacientes atendidos no primeiro semestre de 2020 receberam ventilação mecânica fora de UTIs- nos corredores ou enfermarias, por exemplo. No Sul, região com a menor mortalidade, só 8% dos pacientes foram intubados fora de uma UTI.
“Quanto mais especializado o serviço, menor a mortalidade”, diz a pneumologista do Albert Einstein Carmen Valente Barbas, professora da Faculdade de medicina da USP.
“O que tem sido feito em alguns hospitais do país é uma tentativa de treinamentos de urgência para os médicos, enfermeiros e fisioterapeutas que acabaram tendo que trabalhar na área intensiva, devido à situação de emergência. Mas não é a mesma coisa que ter formação e experiência na área.”
Os médicos ouvidos pela BBC News Brasil dizem que o cenário de improviso e caos, que impacta diretamente o número de mortes, poderia ter sido minimizado, se medidas de distanciamento social e isolamento tivessem sido adotadas, em conjunto com uma mensagem nacional de defesa do uso de máscara e lavagem constante das mãos.
“Existe um problema de comunicação grande no país, porque não tem uma orientação única no sentido de dizer que precisa usar máscara e manter distanciamento”, critica o professor da USP Carlos Carvalho, diretor da Divisão de Pneumologia do Hospital das Clínicas
“Qualquer deslize, se você tiver a infelicidade de estar perto de alguém com covid e não tomar cuidado, você pega rapidamente. Pode acontecer ao baixar a máscara para comer um sanduíche”, destaca Carmen Valente Barbas, que ficou sete dias intubada após pegar covid-19 no ano passado.